di Niccolò Maurizi e Michele Ciabatti
Slide da ESC Clinical Practice Guidelines
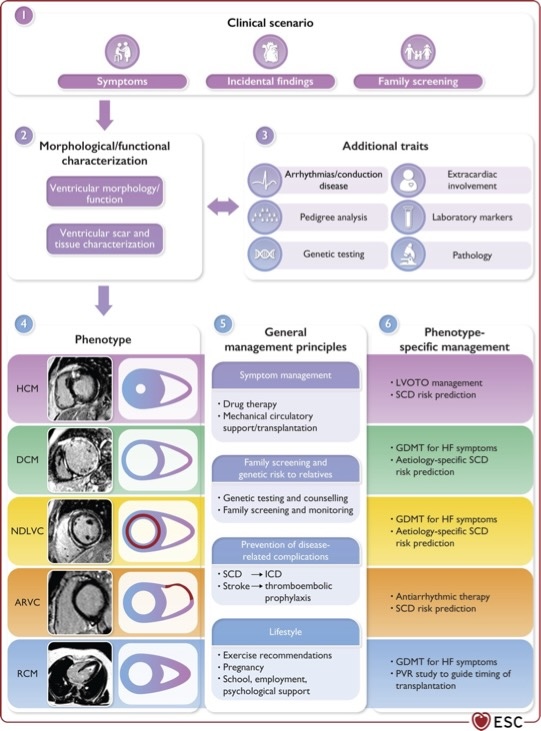
Sono molte le nuove conoscenze e di conseguenza le opportunità per medici e pazienti in termini di diagnosi ed opzioni di trattamento dei pazienti affetti da una cardiomiopatia. Quindi, procediamo pure con ordine. Per riconoscere una Cardiomiopatia, una malattia del muscolo cardiaco, è fondamentale descrivere bene quello che gli strumenti, come l’ecocardiogramma o la Risonanza magnetica, ci consentono di “vedere e misurare” cioè lo spessore delle pareti e le dimensioni delle 4 camere del cuore, cioè i 2 atri e i 2 ventricoli.
Mentre è ben noto che le Cardiomiopatie comprendono la cardiomiopatia ipertrofica quando le pareti presentano uno spessore superiore al normale, la cardiomiopatia dilatativa quando le cavità sono più grandi, la cardiomiopatia aritmogena del ventricolo quando ci sono molte aritmie che provengono dal ventricolo destro, la cardiomiopatia restrittiva quando la cavità del ventricolo è ridotta, nuova è l’aggiunta della cardiomiopatia del ventricolo sinistro non dilatato. Quest’ultimo tipo viene identificato mediante Risonanza Magnetica Cardiaca ed analisi genetica e sottolinea che questi due esami stanno diventando fondamentali per tutti i nostri pazienti, esaminati perché hanno sintomi, oppure un ECG e/o un Ecocardiogramma anormale.
E’ importante, come sempre, effettuare questi esami in centri specializzati e/o con cardiologi con ampia esperienza, che consentano di precisare la diagnosi ed indicare la terapia ottimale. Le terapie disponibili stanno evolvendo rapidamente, poiché oramai ci sono trattamenti sempre più mirati all’alterazione responsabile dello sviluppo della malattia. Finora infatti è stato possibile identificare i sintomi, trattarli e cercare di proteggere al massimo i pazienti per migliorare qualità della vita e sopravvivenza.
Solo negli ultimi anni è possibile incidere sulla causa specifica. Un esempio è l’amiloidosi cardiaca, una malattia che può anche essere ereditaria, che provoca un progressivo irrigidimento del cuore, riducendo la sua elasticità. I nuovi farmaci sono più efficaci soprattutto negli stadi iniziali della malattia, con effetti migliori nei pazienti che non hanno ancora sviluppato un danno d’organo troppo grave.
Ma è soprattutto per i pazienti con Cardiomiopatia Ipertrofica che ci sono le maggiori novità. Infatti, grazie alla recente comprensione delle basi della malattia, ovvero la presenza di un cuore con un motore “potenziato”, è stata sviluppata una nuova classe di farmaci, gli inibitori della miosina cardiaca. Questi farmaci agiscono appunto riducendo la potenza del cuore e facendo quindi utilizzare una minore quantità di energia. Si tratta, in altre parole, e scusate la metafora, di trasformare un’auto da corsa in un ottimo, stabile ed affidabile mezzo di trasporto capace di traghettarci nelle avventure della vita.

Prof. Olivotto – Congresso Amsterdam
Questi farmaci, grazie anche al lavoro del Prof. Iacopo Olivotto e dell’equipe della Unit Cardiomiopatie di Careggi, hanno dimostrato nello studio EXPLORER-HCM di migliorare la capacità di esercizio e la qualità della vita riducendo il gradiente nei pazienti sintomatici con cardiomiopatia ipertrofica ostruttiva. Pertanto, queste linee guida raccomandano questi farmaci per il trattamento di quei pazienti che non hanno avuto benefici dopo essere stati trattati con beta bloccanti, calcioantagonisti, o disopiramide.
La speranza è che nei prossimi 6-12 mesi vengano resi disponibili in Italia (al momento in Europa è solo disponibile in Svizzera). Come medici e ricercatori però stiamo lavorando a capire meglio come utilizzare in sicurezza questi farmaci. Quando viene immesso in commercio un nuovo farmaco, rimangono spesso ancora molte domande a cui rispondere, soprattutto come identificare il sottogruppo di pazienti che potrebbe non trarne un vantaggio (il termine tecnico è “non responder”) e quelli che potrebbero presentare effetti “collaterali”.
Inoltre, è stata data molta attenzione all’esercizio fisico ed allo sport. Avere una cardiomiopatia non significa abbandonare l’attività fisica. Anche nei casi più difficili, queste linee guida raccomandano che, sotto la guida di un esperto, il paziente debba essere guidato nella scelta di esercizi sicuri ed adatti alle proprie esigenze. Attiviamo quindi tutti il nostro contapassi e diamoci da fare!

Prof. Cecchi – Presidente AICARM – Convegno Amsterdam
Ultima osservazione, per la prima volta nella storia, queste linee guida hanno visto la partecipazione di un rappresentante dei pazienti nel comitato di scrittura e sottolineato il ruolo importante delle associazioni dei pazienti per aiutare i pazienti affetti ad affrontare i diversi problemi o decisioni da prendere. AICARM APS è pronta a rispondere alle esigenze dei pazienti italiani.
In ogni caso, la pubblicazione delle prime Linee Guida Europee, insieme alla futura disponibilità di nuovi farmaci specifici per i diversi tipi di Cardiomiopatia, prospetta l’inizio di una nuova era per i pazienti con cardiomiopatia, che finora hanno faticato a trovare centri dove rivolgersi per avere una diagnosi precisa ed una indicazione terapeutica ottimale.